検査・診断
目次
- 監修
- 群馬大学名誉教授 黒沢病院予防医学研究所所長 山中 英壽 先生
- 協力
- 黒沢病院予防医学研究所 加瀬 嘉明 先生
診断のながれ
前立腺がんの診断には、まず「スクリーニング検査」を行います。スクリーニング検査とは、前立腺がんの可能性がある人を見つけるための検査のことです。採血のみの「PSA検査」のほか、施設によっては「直腸内触診」、「画像検査(経直腸的超音波《エコー》検査、前立腺MRI検査)」を併用することがあります。
スクリーニング検査によってがんが疑われた場合には、次にがんの「確定診断」を行います。ここでがんが確定された場合には、続いて「病期診断」を行い、がんの進行度(広がり)を確認することになります。
診断のながれ、検査の順序、方法については、施設によっても異なります。検査については主治医とよく相談してから行うようにしましょう。
以下の表の検査名をクリックしてください。詳しい説明が見られます。
スクリーニング検査
確定診断
がんを確定するための
検査
病期診断
がんの進行度(広がり)を
確認するための検査
スクリーニング検査
PSA(前立腺特異抗原:prostate specific antigen)検査
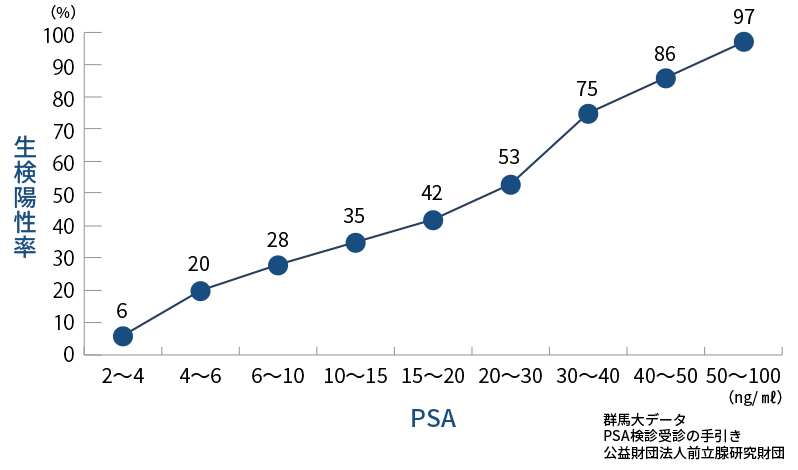
スクリーニング検査のなかで、もっとも精度が高く、簡単に行うことができるのがPSA検査です。
PSAは前立腺に特異的なたんぱく質の一種です。PSAは健康なときにも血液中に存在していますが、前立腺がんが発生すると、大量のPSAが血液中に流れ出します。
PSA検査とは、血液検査によりPSAの値を調べる検査です。PSA値が正常の値よりも高ければがんが疑われることになり、PSA値が高くなるにつれてがんの確率も高くなっていきます。しかし、PSA値が正常値より高値だからといって、必ずしも前立腺がんであるとは限りません。前立腺肥大症や前立腺炎でもPSA値が高値となることもあります。
したがって、PSA値が高い場合には、さらに前立腺がんである可能性を調べるために、直腸内触診、画像検査(経直腸的超音波《エコー》検査、前立腺MRI検査)などを受けるよう主治医から勧められます。
PSA値と前立腺がん発見率
年齢階層別基準値による前立腺がん検診のお勧め
| 年齢 | 基準値 | PSA値 | ||
|---|---|---|---|---|
| P1.0ng/mL以下 | 1.1ng/mL~基準値 | 基準値以上 | ||
| 50~64 | 3.0ng/mL以下 | 3年に1度検査 | 1年に1度検査 | 専門医受診 |
| 65~69 | 3.5ng/mL以下 | 3年に1度検査 | 1年に1度検査 | 専門医受診 |
| 70~ | 4.0ng/mL以下 | 3年に1度検査 | 1年に1度検査 | 専門医受診 |
PSA基準値以下の進行がん(PSA陰性がん)を見逃さないためには、直腸内触診を。
人間ドック受診の機会がある方、父、兄弟、子に前立腺がん患者がいる場合は、40歳からの定期検診を。
出典:前立腺がん検診ガイドライン2010年追補版,p9,金原出版 を改編
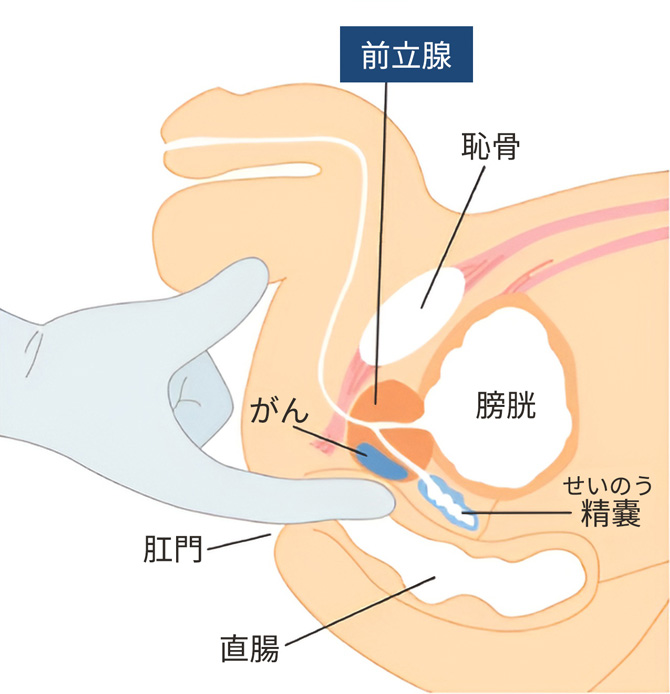
直腸内触診(DRE:digital rectal examination)
前立腺の背部には直腸が接しています。直腸内触診とは、肛門から直腸に指を入れて、前立腺にふれることで状態を確認する検査のことです。
直腸内触診では、前立腺の全体の大きさ、硬さ、表面のなめらかさ、ふれると痛みがあるか、などを判定します。ごつごつして石のように硬いとがんの疑いが強いと考えられます。
経直腸的超音波(エコー)検査
超音波検査では、肛門から棒状の超音波探子(プローブ)を直腸に挿入し、前立腺の内部を画像で観察します。がんがある場合、黒い影として映し出されます。また、前立腺の被膜が鮮明でない場合や形が左右対称でない場合などにがんが疑われます。
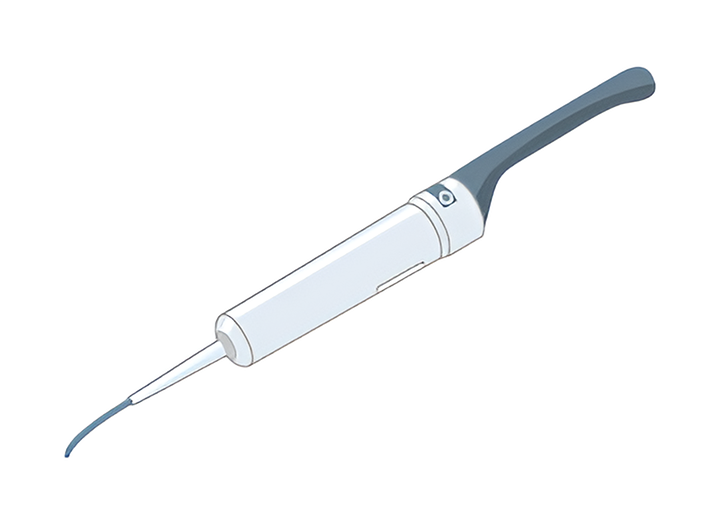
- 超音波探子(プローブ)
- 超音波探子(プローブ)は細い棒状の超音波発信器。
先端にコンドームをかぶせて肛門に挿入する。
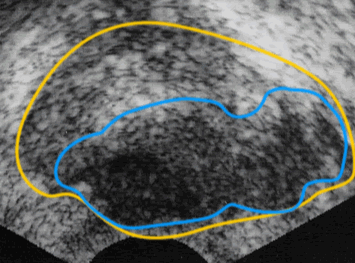
- 経直腸的超音波検査画像
-
- 前立腺
- 前立腺がんの被膜外浸潤部分
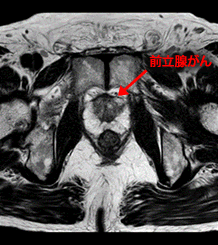
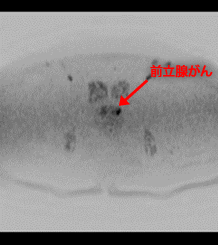
前立腺MRI検査
前立腺がんの疑い症例の局在診断や生検のガイドとしてMRIは有用性を発揮します。
T2強調画像、拡散強調画像、造影T1強調画像を総合的に判断して前立腺内局在診断を行います。
確定診断のための検査
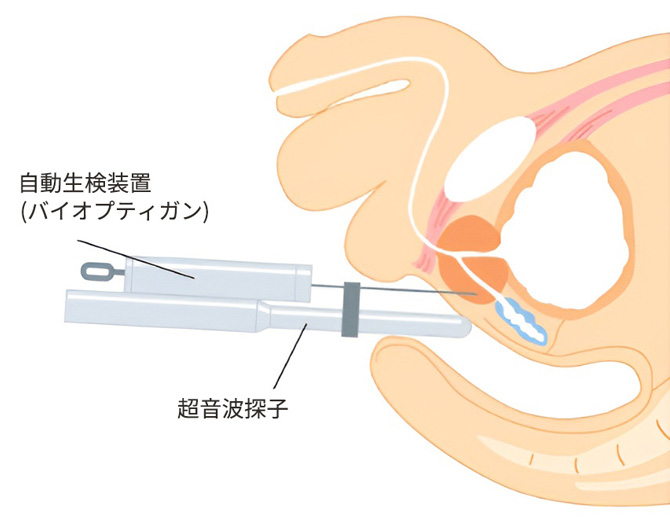
針生検
針生検(直腸から針を刺入する方法)
直腸に超音波探子を挿入し、前立腺の画像を映しながら、がんが疑われる場所やがんの好発部位などをねらって、自動生検装置(バイオプティガン)にて針を刺入し、6箇所以上の組織を採取します。
採取した組織を顕微鏡で観察して、がんがあるかどうか、また、がんがあった場合には、その悪性度を確認します。
針生検は直腸から針を刺入する方法と、会陰部(肛門と陰嚢の間の皮膚)から針を刺入する方法があります。前者は、麻酔なしでできる検査で、痛みもほとんどなく、外来でもできますが、まれに出血や発熱が起こることがあります。後者は、発熱の危険はほとんどありませんが、麻酔が必要となるため、一般的には2~3日入院して行います。
病期診断のための検査
画像検査(CT、MRI)
CT
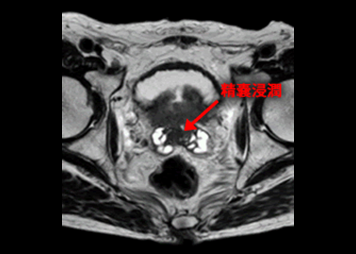
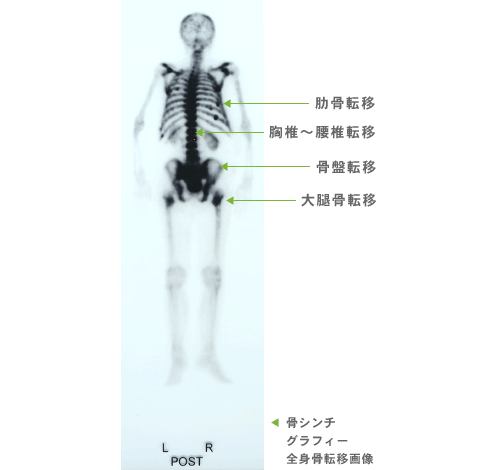
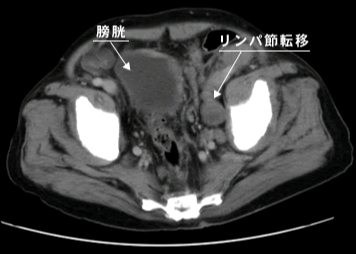
CT(コンピューター断層撮影法:computed(computerized) tomography)とMRI(磁気共鳴画像:magnetic resonance imaging)で、前立腺の周囲のリンパ節や臓器への転移、また、肺や肝臓などの遠隔臓器への転移を調べるために行います。
前立腺とその周囲のリンパ節や臓器、遠隔臓器をCT、MRIの画像に映し出すことによって、がんが前立腺内にとどまっているのか、周囲の臓器に浸潤しているのか、または遠隔臓器やリンパ節に転移しているのか、などを確認することができます。
CT装置
骨盤部CT画像